Il s’agit d’un syndrome douloureux d’effort et post-effort concernant la région du pubis, souvent lié à un déséquilibre des différentes forces de traction musculaires, avec ou sans faiblesse anatomique.
Le geste sportif tel que l’appui unipodal répété avec effet de cisaillement, combiné avec des accélérations brutales est le facteur déclenchant.
Le diagnostic du syndrome de carrefour pubien est en général clinique (en interrogeant et examinant le sportif). Les examens complémentaires tels que la radiographie, l’échographie ou l’IRM sont utilisés pour orienter un choix thérapeutique (apprécier l’importance de la souffrance de la symphyse pubienne, bilan tendineux…).
Cette symptomatologie douloureuse du carrefour pubien englobe plusieurs entités qui peuvent s’intriquer. Nous ne traiterons pas les pathologies de la hanche telles que les conflits.
Il existe en effet 4 types de pubalgies (groin pain pour les anglo-saxons):
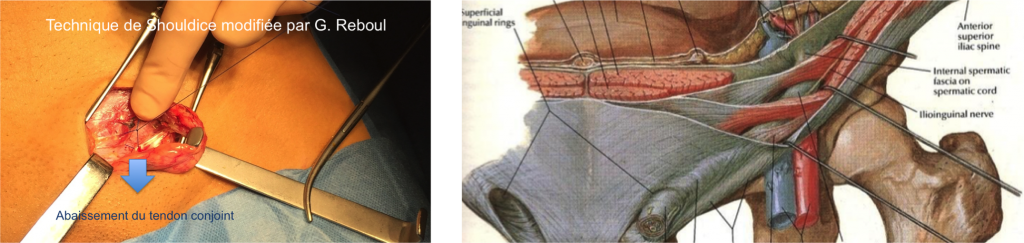
- la forme pariéto-abdominale, syndrome douloureux lié à une inefficacité de la paroi abdominale par orifice inguinal externe qui est trop ouvert, avec un tendon conjoint (du muscle oblique interne et transverse de l’abdomen) qui est mal positionné. Apparaît ainsi au niveau de cette zone de faiblesse (sans hernie vraie mais avec un bulging du fascia transversalis) une douleur d’effort qui est liée à une souffrance de cette region avec phénomènes inflammatoires ou fibrose (notamment au croisement tendon conjoint, fascia et droit fémoral). Les nerfs ilio-inguinal et ilio-hypogastrique peuvent être lésés également, ce qui accentue les phénomènes douloureux. On retrouve parfois une irradiation des douleurs vers les adducteurs ou l’ilio-psoas (sans lésion anatomique obligatoirement). La chirurgie consiste à retendre l’orifice inguinal profond, permettant une bonne répartition des insertions pubiennes des muscles larges de l’abdomen. Une neurolyse (résection) des nerfs ilio-inguinal et/ou ilio-hypo-gastrique est parfois associée. Arrêt de sport avec changements de rythme et de direction de 2 mois en moyenne après une technique de shouldice (arrêt de travail de 10 jours si poste sans efforts soutenus).
- la forme tendineuse, qui correspond à une tendinopathie des adducteurs (ou maladie des adducteurs, qui concerne de long adducteur) ou des grands droits de l’abdomen. Ces muscles ont en effet une continué anatomique et fonctionnelle. L’atteinte (qui peut être aiguë ou chronique) est située sur la zone d’insertion au niveau de la symphyse pubienne (os). Le repos sportif (relatif ou complet) et la rééducation représentent la base du traitement. En cas d’évolution difficile, une infiltration écho-guidée de corticoïdes peut être proposée, voire de facteurs de croissance, les PRP, surtout s’il existe une fissuration intra-tendineuse. En cas d’échec, une prise en charge chirurgicale sera proposée, type ténotomie du long adducteur (section de l’insertion tendineuse permettant d’allonger la course du muscle, l’insertion du long adducteur étant musculo-tendineuse. Arrêt de sport avec changements de rythme et de direction de 2 à 3 mois en moyenne après une technique de shouldice (arrêt de travail de 15 jours si poste sans efforts soutenus).
- la forme douloureuse de l’ilio-psoas, avec ou sans lésion (musculaire ou tendineuse distale) type tensions musculaires. Les assouplissements de cette chaine musculaire antérieure seront indispensables, parfois associés à une infiltration écho-guidée.
- l’ostéo-arthropathie pubienne, qui est liée à une souffrance articulaire de la symphyse pubienne. La chirurgie n’a pas sa place sans cette forme. Des infiltrations radio-guidées de corticoïdes ou de PRP seront proposées si les douleurs ne cèdent pas avec le repos sportif.
La thérapeutique commune à toutes les formes de pubalgie : la prise en charge est globale mais également spécifique en fonction des différentes formes diagnostiquées
La rééducation et les anti-inflammatoires font partie du traitement utilisé en première intension, accompagnés d’un repos sportif complet ou d’une diminution du volume et de l’intensité des séances. Le temps de repos est différent selon les cas, entre 15 jours et 3 mois.
Le but est de lutter contre les facteurs favorisants, rééquilibrer les différentes tractions de cette région anatomique complexe et programmer une reprise de l’activité physique programmée et personnalisée avec travail sur le geste technique. Le travail en piscine est intéressant afin de faciliter le travail d’assouplissements et de réaliser des exercices sans la contrainte de l’apesanteur. Une reprise de course précoce sera parfois effectuée sur tapis anti-gravitaire (alter-G).
Le sportif devra réaliser un travail d’autorééducation afin d’entretenir les acquis obtenus en rééducation ainsi que prendre soin de suivre les règles hygiéno-diététiques de base.
Les techniques manuelles, réalisées par des ostéopathes bien formés, font partie intégrante de l’arsenal thérapeutique. L’utilisation de shorty-straps est parfois intéressante sur certaines formes.
Certaines situations nous amèneront à réaliser une infiltration ou l’injection de facteurs de croissance (PRP).
En cas d’échec des techniques pré-citées, une chirurgie sera proposée (remise en tension de la paroi, associée ou non à une ténotomie des adducteurs). La reprise du sport sera progressive en post-op, programmée 2 à 3 mois après en général.
La rééducation fonctionnelle : selon le protocole d’Hölmich, l’objectif étant de diminuer certaines tensions musculaires et tonifier d’autres groupes musculaires.
Phase 1: en période de douleur
Massage visant à libérer les tensions éventuelles, massage transverse profond localisé, mobilisations articulaires.
Apprentissage des étirements de tous les groupes musculaires (Adducteurs, psoas, IJ, petits fessiers, droits fémoraux). Travail en milieu marin intéressant à ce stade.
A noter: le vélo est possible d’emblée en restant de préférence sur un mode endurant (la natation dans certaines conditions sans provoquer de douleur), la physiothérapie n’est pas un élément déterminant dans la prise en charge de la pubalgie.
Phase 2: après diminution significative des douleurs
Travail de renforcement musculaire indolore des muscles transverses de l’abdomen et obliques (1/3 des exercices sur les droits de l’abdomen et 2/3 sur les obliques et les transverses), depuis la course interne vers la course externe, en isométrique (gainage), en concentrique et en excentrique, à vitesse progressivement croissante. Travail de renforcement musculaire des muscles dorsaux. Travail de renforcement des muscles adducteurs en mode excentrique (manuel, sur appareils ou à l’élastique). Travail proprioceptif avec maîtrise de l’appui monopodal, en rétroversion du bassin.
La prise en charge personnelle, indispensable: cliquer ICI
Return to play: la reprise progressive des entrainements.
Un examen clinique programmé doit être réalisé toutes les semaines par le kiné, toutes les trois semaines par le médecin. Lorsque les tests de déclenchements de douleur sont négatifs, passage à la ré-athlétisation.
Les exercices de prévention doivent être poursuivis au quotidien par le sportif, tout le long de la préparation athlétique et au delà. Une évaluation isocinétique sera peut-être proposée afin de juger du bon équilibre des différentes chaines musculaires (quadriceps – ischio jambiers).
Seule la progressivité dans la remise en route permettra de limiter le risque de récidive: reprise linéaire sur un mode endurant, puis appuis progressifs, d’amplitude grandissante, à vitesse croissante avec exercices combinés selon la spécificité du sport pratiqué…
Exemples d’exercices sur l’application: http://h.theapp.mobi/adductorprotocol (pour information car le protocole de rééducation complet est mis en place par le masseur – kinésithérapeute).
Plus d’informations: pubalgie.com